こんにちはリハビリアイデア(@rehaidea)です。
よく新人セラピストから聞くのは、

脳画像って沢山あって、一体何からみたら良いんですか?
という質問です。
脳画像にはCTやMRIとみるべき画像の種類が多く、それぞれの症例において、一体どの脳画像をみれば良いのか?
これが、脳画像をみる際に新人セラピストさんが一番悩むポイントではないでしょうか?

実はそれが脳画像に対して苦手意識を生み出してる一番の要因かもしれないしね~!
CTとMRIの区別ならまだしも、MRIにはT1やDWIなど種類が沢山あります。

横文字が多く、それだけでへんな暗号を聞いてるようなんですけど…

確かにあれだけの量があると、何をみたら良いのかという疑問や、正直脳画像をみるのも億劫になるもんね(私が新人の頃もそうでした)。
今回は、基礎的な脳画像の種類を整理していき、それぞれの特徴や、脳画像をみる際のポイントについてお伝えしていきたいと思います。
- 脳画像の種類を把握できる
- それぞれの脳画像の特徴やみるべきポイントが理解できる
- 実際に脳画像をみるための手順がわかる
▼本記事より詳しく脳画像を知るにはこちら▼
目次
脳画像をみる前に知っておくこととは

脳画像をみる前に知っておいて欲しいことがあるんだけどなんだかわかる

う~ん、画像の名前ですか?種類ですか?
まず、画像をみる前に知らなければならないことは・・・

脳卒中という病気を知ることなんだよ!!(ドヤ顔)
実際に私自身も新人の頃は、脳画像を見るときに、なんとなーく画像を選んでみていました。
片っ端から画像をみて問題のありそうなものからみるという、すごい時間のかかる非効率な方法だと気が付きました。

あの頃は、先輩から画像をみてこいって言われて、わけもわからず脳画像をボーと30分も1時間も見続けていたな…。そのあと、どれだけ長い間みてるのって怒られましたが…(笑)
実は、脳画像にはCTやMRIそれぞれに種類によって、何がみえやすくて、疾患ごとにどの画像を用いるのかが良いかがある程度決まっています。

あの先輩もそれを教えてくれたら良かったのにな~。
皆がそうならないためにも今回はしっかり脳画像をみるポイントお伝えしていくね!
じゃあ、何を基準に決めているのかということですが、それは疾患によって視るべき画像が変わるということです。
そして脳画像をみることで、得られる臨床でのメリットが実は沢山隠れているのです。
脳画像を臨床で活かすためのコツに関する記事はこちら!
 脳画像がみれることで臨床の何が変わったのか!!脳画像で得られる6つのメリット。
脳画像がみれることで臨床の何が変わったのか!!脳画像で得られる6つのメリット。
まずは、脳卒中の基本的な疾患の分類からみていきましょう。
脳画像をみるために知っておくべき脳卒中の疾患分類
脳卒中の種類には大きくわけて3つに分類されます。
- 脳の血管が詰まる脳梗塞
- 脳の血管が破れる脳出血
- 脳の血管にできた瘤が破れるクモ膜下出血
それぞれをもう少し詳しくみていくと、
脳動脈の狭窄や閉塞により脳血管の支配領域の虚血が起こり、脳組織が壊死に陥る疾患。
障害部位により様々な局所神経症状を呈するが、基本は血管支配領域に依存する(ある程度狭窄部位によりでる症状が決まってくる)。
その中には血管の詰まり具合や原因によってさらに細かく分類される。
臨床病型による分類
- アテローム血栓性脳梗塞
- 心源性脳塞栓症
- ラクナ梗塞
脳実質内の出血のことをいい、脳内血腫の圧迫による局所神経症状および頭蓋内圧亢進症状を示す。
原因としては主に高血圧が大部分を占める。
高血圧は主に生活習慣病との関りがあることが多く、生活習慣病に対する改善と降圧治療薬が、脳出血の発症や再発予防としては非常に重要である。
脳出血の特徴は、脳梗塞とは違い出血量や血腫の広がりで同じ疾患名(例えば視床出血でも、麻痺がでるorでないケースや意識レベルの低下が異なることなど)でも症状の違いが見受けられる。
そのため、脳画像による出血部位の把握や結手の広がりを確認しながら、残存機能や障害部位の同定が非常に重要となる。
その中でも被殻出血、視床出血はそれぞれ合わせると脳出血の約70%を占めるほどの脳出血の好発部位となる。
脳表面の血管病変の破綻によってクモ膜下腔へ出血が生じた病態を指す。
原疾患としては脳動脈瘤が多く、次いで脳動静脈奇形が多い。
出血の程度により症状は重度~軽度まで多岐にわたるのが特徴。
典型的な症状としては突然の激しい頭痛と悪心、嘔吐などが出現し、意識障害を伴うこともある。
意識障害の程度と予後は強く相関しており、意識障害が強いほど予後が悪いとされる。

脳出血や脳梗塞も出血部位や梗塞部位、その仕方など色々な分類があるんですね。

これらひとつひとつに対して、〇〇出血ならこの画像、■■梗塞ならあの画像と一度ですぐ見分けられたら、時間もすごく短縮できそうだね。
では、どのように疾患ごとにみる脳画像を変えていけば良いかということですが、詳しくは後程理由も含めて書いていきますが、基本は出血の場合はCT、梗塞の場合はMRIをみます。
- 脳出血:CT画像
- 脳梗塞:MRI画像
このように脳卒中でも、障害や部位によってでる症状が違えば、みるべき脳画像も異なります。
では、脳梗塞や脳出血などの疾患によって、どのように脳画像を使い分けていけば良いのかをもう少し具体的にお伝えしていきます。
脳画像の種類
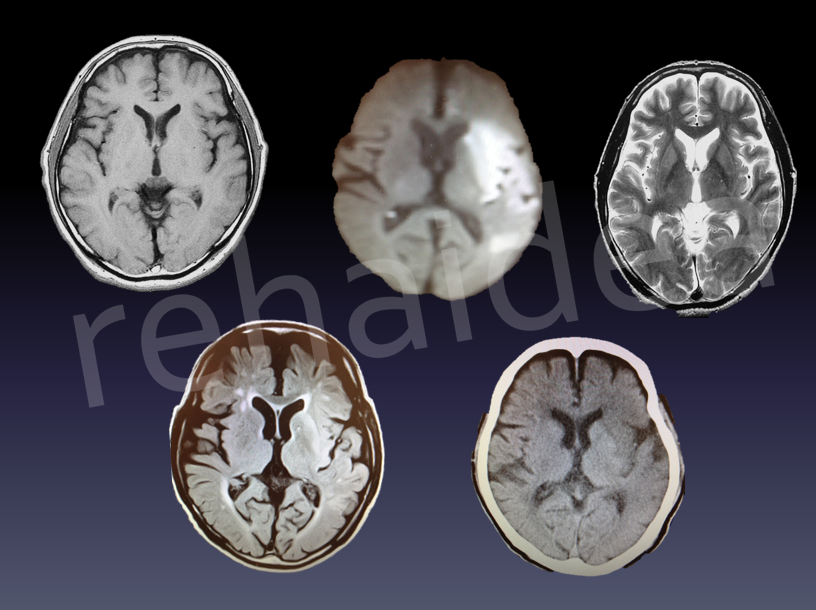

改めて、こうやって並べてみると脳画像ってすごい種類が多いんですね。

確かに、一個一個画像をみていくと大変なんだけど、このうちどういったケースでは何をみれば良いかが明確になれば、すぐに慣れてくるよ!

本当にそんな簡単にいくのかな…(心の声)
脳画像の種類は画像の解析度や、そもそも機器の違い(CTとMRIでは使用する機器が異なります)により、同じ脳なのに様々な見え方をする画像があります。
そして、見え方が違うということは、それぞれの脳画像にはどういったものを映し出してくれるといった特徴があるのです。
それぞれの特徴を知るために、まずは脳画像の種類からみていきましょう。
脳画像には大きく分けてCTとMRIの2種類があります。
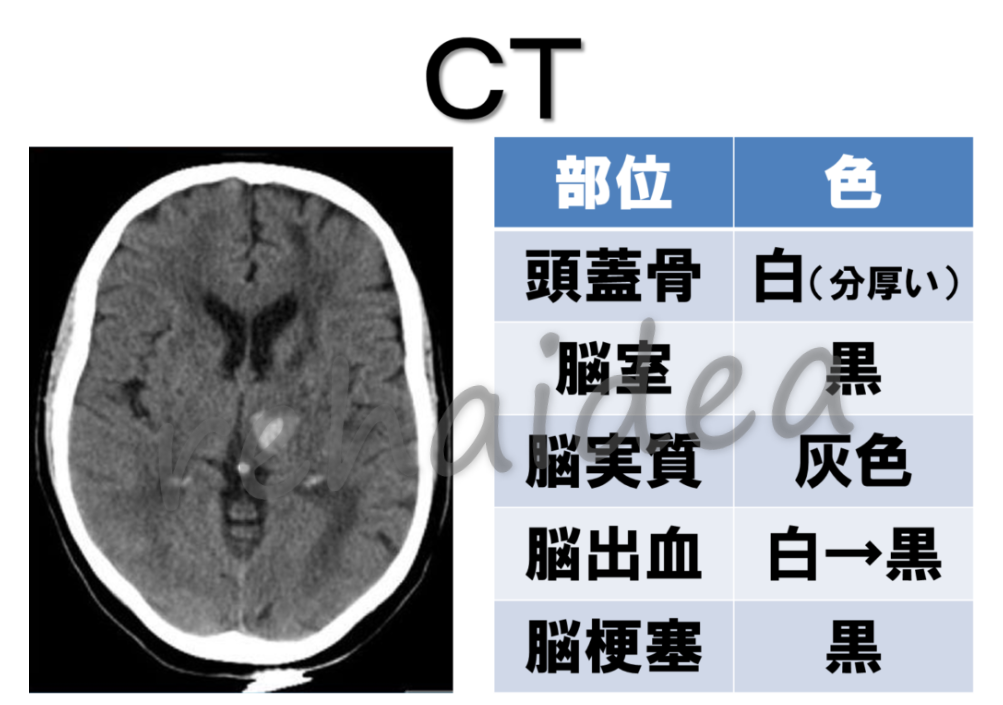
CT(Computed Tomography)
X線の吸収度合いに応じた画像として映し出される
どういうことかというと、X線という光をあてたときに、光を跳ね返すのか、そのまま突き通すのかということになります。
吸収率が高いもの(光を跳ね返すもの)を高吸収域と呼び、画像上では白っぽく映ります。
逆に吸収率が低いもの(光がそのまま突き通すもの)を低吸収域と呼び、画像では黒く映ります。
- CTで白く映るもの:骨、石灰化、血腫、金属など
- CTで黒く映るもの:脳脊髄液(脳室)、梗塞、脂肪など
これらを実際の脳画像にあてはめていくと、以下のように色が分類されます。
CTの最も大きな特徴は、出血性病変の検出に非常に優れており、MRIと違い撮影時間が短いことです。


だから、脳出血にはCTが第一選択としてあげられるんですね。
これが何故CTの特徴として優れているかというと、CT上で出血所見がみつかれば脳出血とすぐに判断でき、治療を開始できるのですが、脳梗塞の場合は、発症初期では、CT上に画像として映らない(もしくははっきり判断できない)場合があります。
Drは脳梗塞の診断基準の指標にEarly CT sign(早期虚血サイン)というものを用いるそうです。
参考までに下の図をご覧ください。
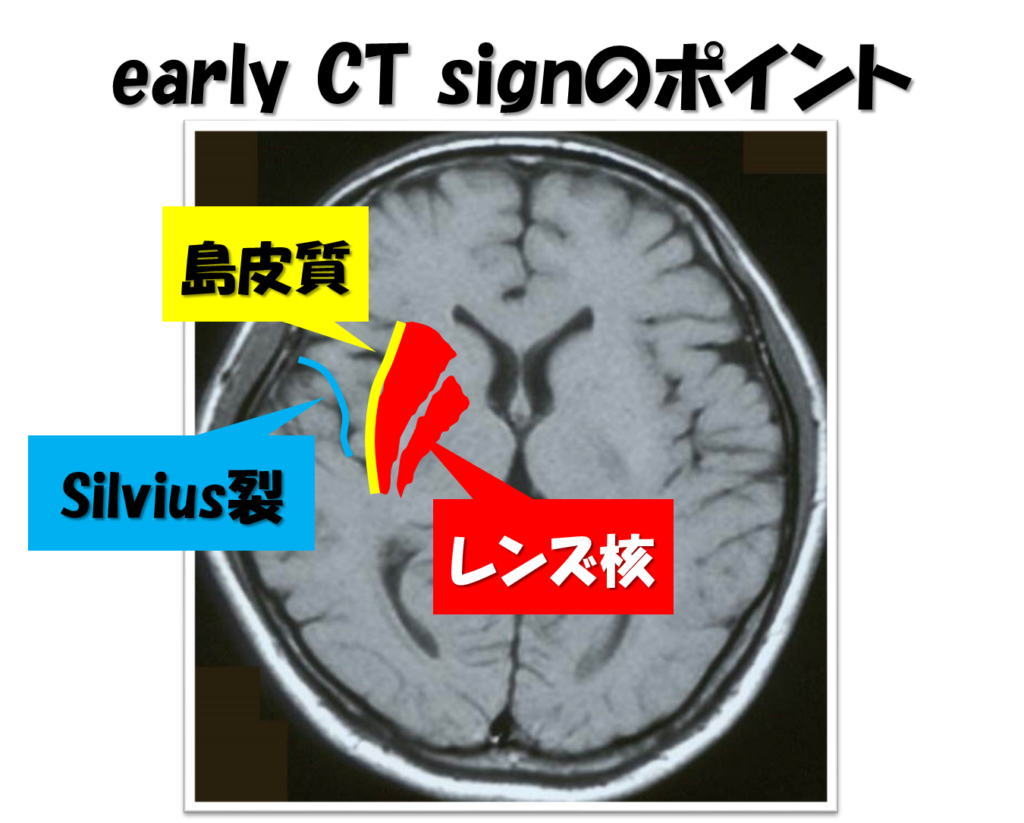
- 皮質・白質の境界消失・島皮質の不明瞭化
- Silvius(シルビウス)裂の狭小化、脳溝の狭小化・消失
- レンズ核の不明瞭化
- hyperdense MCA sign:中大脳動脈高吸収所見(中大脳動脈に血栓があることを示唆)
セラピストは診断を下したり、脳自体を直接治療することはないので、そこまで詳しくみれる必要はないのですが、ここから発症からどれぐらい経過していたのかなということが推測することができます。
ただ、脳梗塞発症初期はCT画像に映りにくいということは、ある程度頭に置いておいてください。
なので、超早期の脳梗塞部の抽出(画像選択においては)にはCT画像は不向きです。
脳卒中発症時はできるだけ、早い段階での処置などが必要になってきます。
そのためにも、診断にあまり時間をかけず診断を可能とするには、まずはCT画像からみることが大事になります。
では、どうやってCT画像をみつけるかですが、最もわかりやすい特徴があります。
数ある脳画像からCTをみつける最も簡単な方法は、頭蓋骨が白くて分厚いものを探すことです。
これは他のMRIなどと見比べてもらったらわかりますが、明らかに白く太いのがわかります。
それに反し、MRIでは頭蓋骨が脂肪組織などの関係上2層構造になるのが特徴としてあげられます。
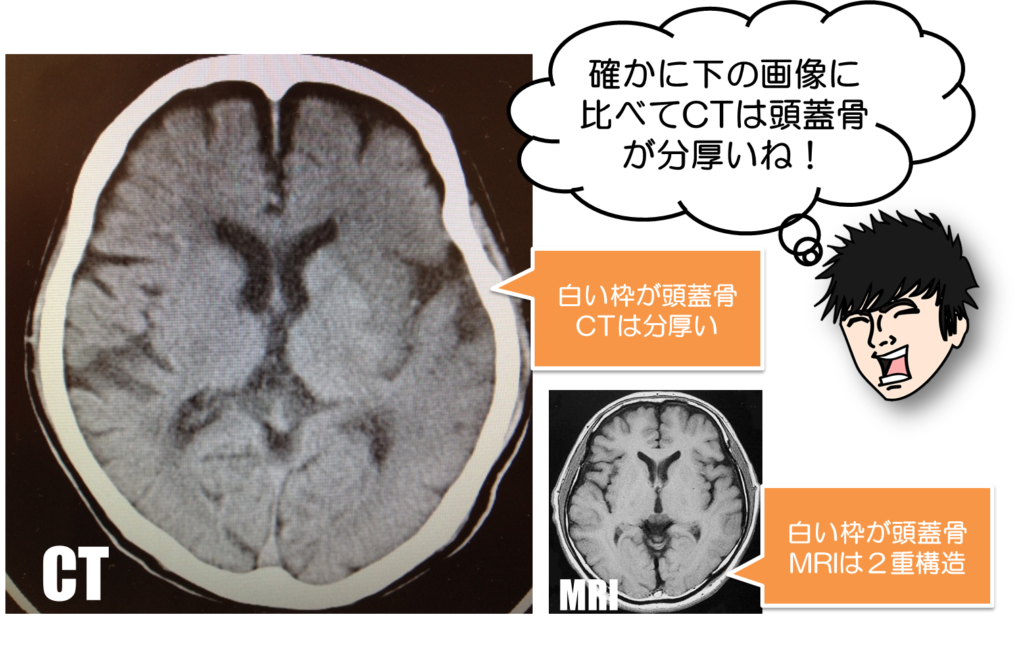

まずCT画像を知りたければ、頭蓋骨が分厚いやつを選ぼう!!
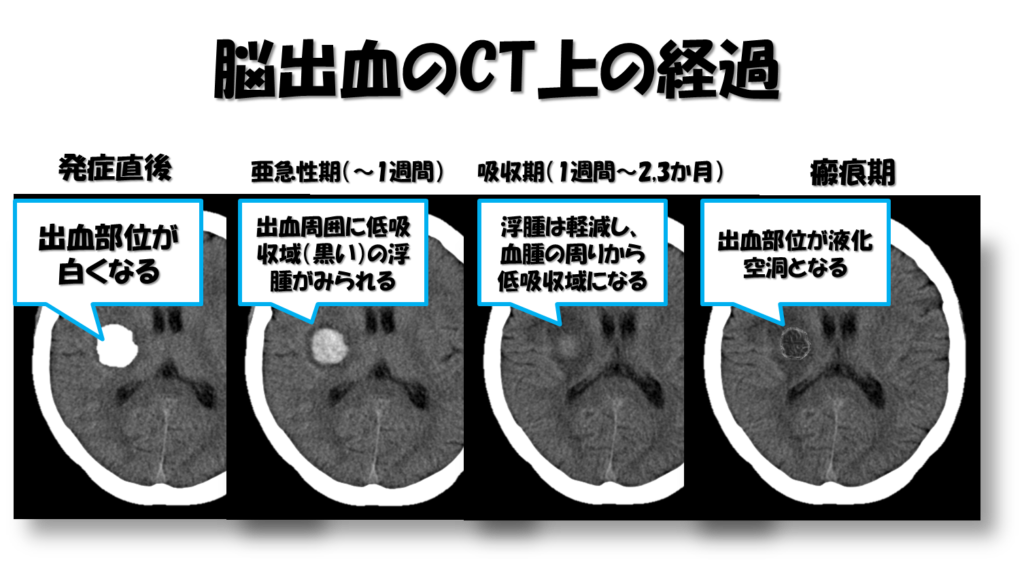
その他CT画像で注意すべきは、出血部位が経時的変化の中で見え方が異なってくるのも大きな特徴になります。
脳出血発症初期は出血巣は白い高吸収域として画像上表れますが、時間経過とともに徐々に高吸収域は低吸収域へと変化していきます。
また出血部位周辺には脳浮腫も存在するため、明確な出血部位の同定と血種の広がり、時系列での変化もみながら症状と脳画像を照らし合わせていくことが非常に重要となります。
CT画像に関してもっと細かく知りたい方は是非こちらの記事もご参考に!!
 脳画像のCTはここをみろ!!CTの見方から脳出血と脳梗塞の違いまで徹底網羅!
脳画像のCTはここをみろ!!CTの見方から脳出血と脳梗塞の違いまで徹底網羅!
- X線の吸収度合いに応じた画像として映し出される
- 検査時間が短く、発症初期にまず確認する
- 脳出血の診断に非常に有用
- 脳出血は白く映り、時間経過に伴い白から黒へ
- 脳梗塞は黒く映り、早期の脳画像では色の変化がわかりにくい
MRI(magnetic resonance imaging)
ここから紹介するのは、脳画像の中でもすべてMRI画像になります。
MRI画像は、CT画像に比べ解析方法が様々あり、精細かつ多方向から脳の病変の検出が可能となります。
CTでもみることができるのですが、MRIでも水平断の画像に加えて矢状断や前額面の断面である冠状断の抽出も可能になっています。
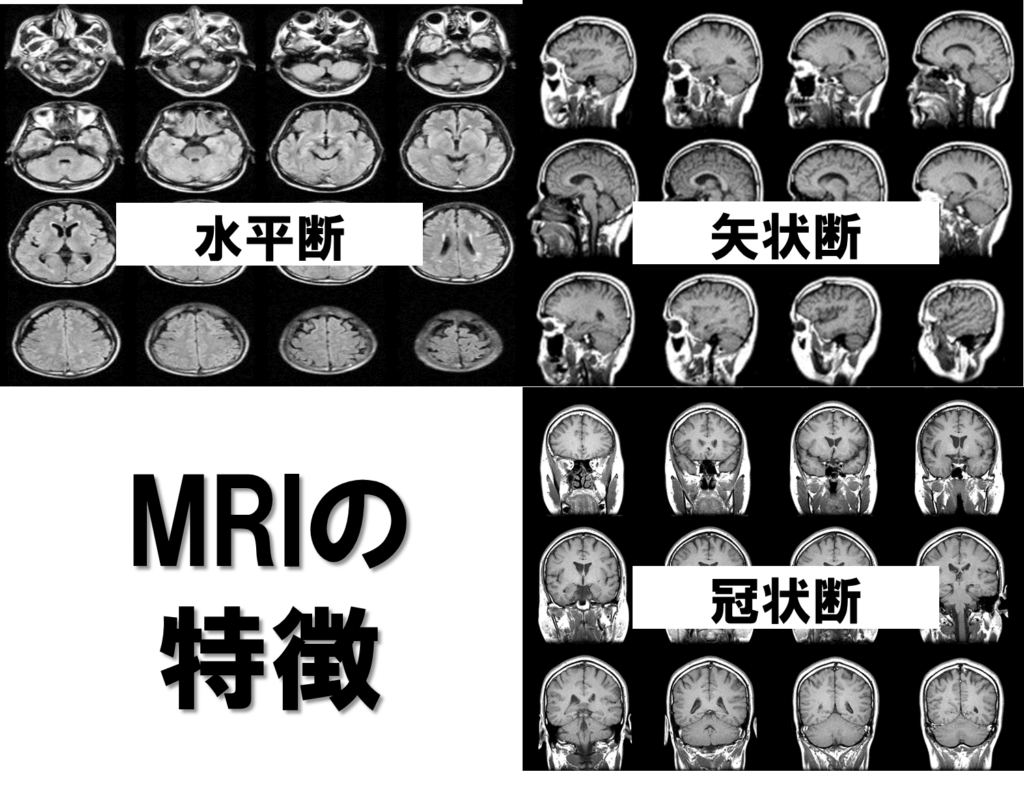
これにより、部位だけの障害部位の同定にとどまらず、前後・左右・上下から脳をみれることになり神経線維における損傷度合いの把握にも繋がります。
脳の機能をみていくと、脳は灰白質である駅とそれをつなぐ白質である線路の関係で成り立っています。
つまり、機能を有する灰白質の障害と合わせて、それをつなぐ白質線維の残存量によって、脳の回復や予後予測において大きく関わってきます。
実際に、歩行の予後なんかにおいても、皮質網様体脊髄路の損傷程度により、歩行獲得の予後がことなるといった研究データも、近年報告されるようになってきています。
神経線維の同定やその機能に関して、もっと知りたい方はこちら!
 皮質脊髄路(錐体路)を脳画像から簡単に見つける方法!運動麻痺を理解する5つの見るべきポイントとは?
皮質脊髄路(錐体路)を脳画像から簡単に見つける方法!運動麻痺を理解する5つの見るべきポイントとは?
 姿勢制御の評価必見!脳画像における皮質網様体脊髄路の見つけ方!
姿勢制御の評価必見!脳画像における皮質網様体脊髄路の見つけ方!
CT画像との違いにおいては、画像の見え方から、この神経線維の部分や脳の損傷程度をより詳しく、クリアに見分けることができやすくなっているのが特徴です。
これはMRI画像はCT画像と違い様々な検出方法により、画像の種類が多い(T1やT2、FLAIR、DWIと種類が多い)ため、画像の見やすさがCTとは全然違います。

MRI画像はそんなに種類が多いんですね。覚えられるかな・・・。

全部を正確に覚えるのは大変だから、まずはそれぞれの特徴をしっかり把握しておこう。
- CT画像に比べ解析方法が様々
- 検査時間が長い
- 病巣部位を細かくみるのに非常に有用
- 神経線維の同定がしやすい
では、実際にMRI画像の中での様々な種類の脳画像について、見ていきましょう。
T1強調画像
T1強調画像の見え方としては、基本的にはCT画像と同じになります。
つまり、脳脊髄液(脳室)が低信号(黒色)で、脳実質は等信号(灰色)を呈し、脳梗塞は黒色、脳出血は白色になります。
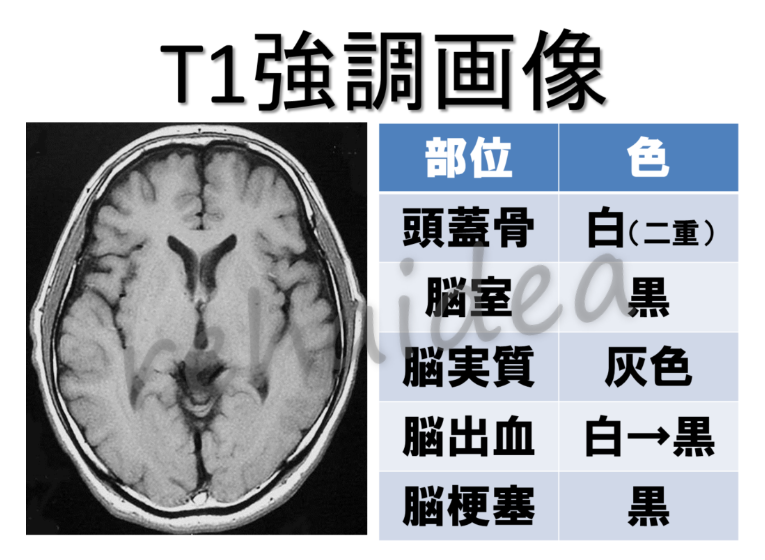
そのためCTと同様に、急性期の脳梗塞や炎症性・脱髄性病変は判別しにくく、病変の抽出にはあまり向いていません。
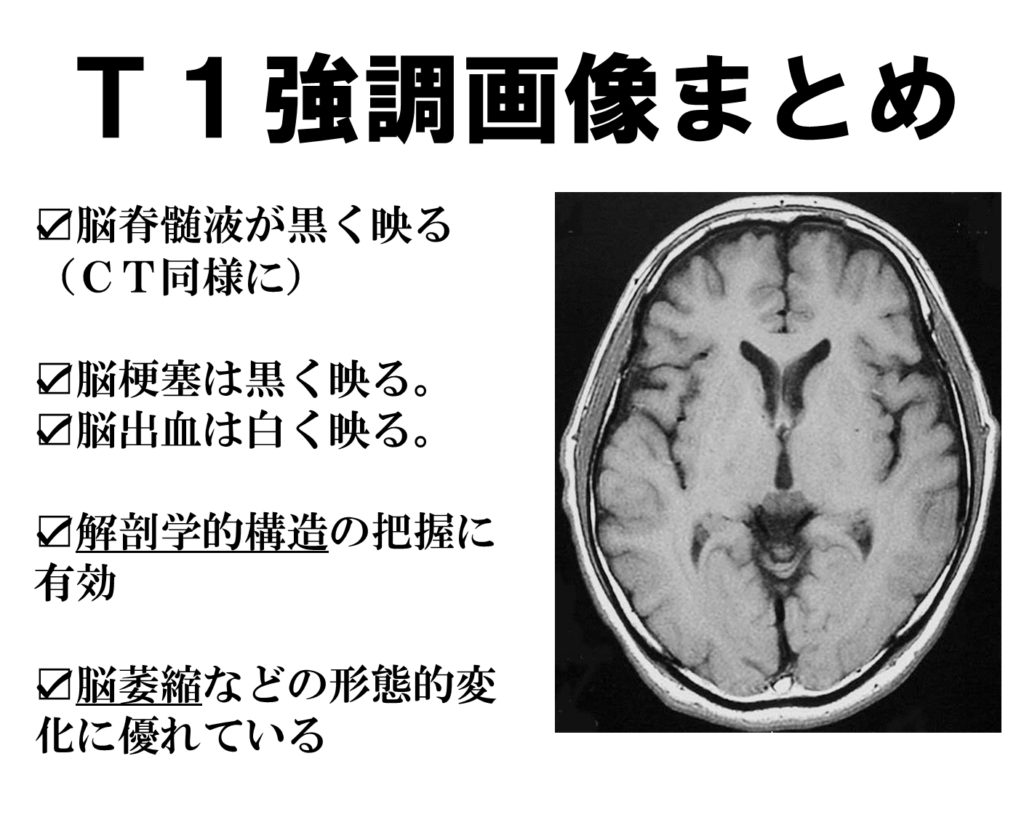
特徴としては、脳脊髄液と大脳のコントラストが大きいため(違いが明確になるため)、脳萎縮や脳室の拡大などが判断しやすく、脳溝の同定が行いやすいのが大きな特徴です。

脳溝も同定がしやすいということは、脳機能部位の境目などもわかりやすいことにつながります。
なので、個人的には脳出血のケースにおいてCTよりも、より解剖学的に詳しい脳の損傷部位を調べるときに用いたりします。
また脳の萎縮などの脳自体の形態的変化に対しても、より詳しくみることができます。
脳の萎縮は白質線維の減少化が考えられるため、T1画像から脳の萎縮をみつけた場合は、少し予後にも違いがある可能性を考えおくことも必要になってきます。
こちらのT1画像もCT画像と同様に、脳出血の場合は経時的変化の中で急性期では高吸収域を呈し、経過に伴い徐々に低吸収域へと変化していきます。
T2強調画像
簡単に言うとT1強調画像を反転したような画像になります。
どういったことかというと、T2強調画像ではT1画像の逆(黒→白、白→黒)のような画像になります。
つまり、脳脊髄液は白色で、脳実質は白質は低信号の黒色、灰白質はやや高信号の灰色になるのが特徴です。

下の脳画像の比較をみてもらうとイメージがつきやすいと思います。
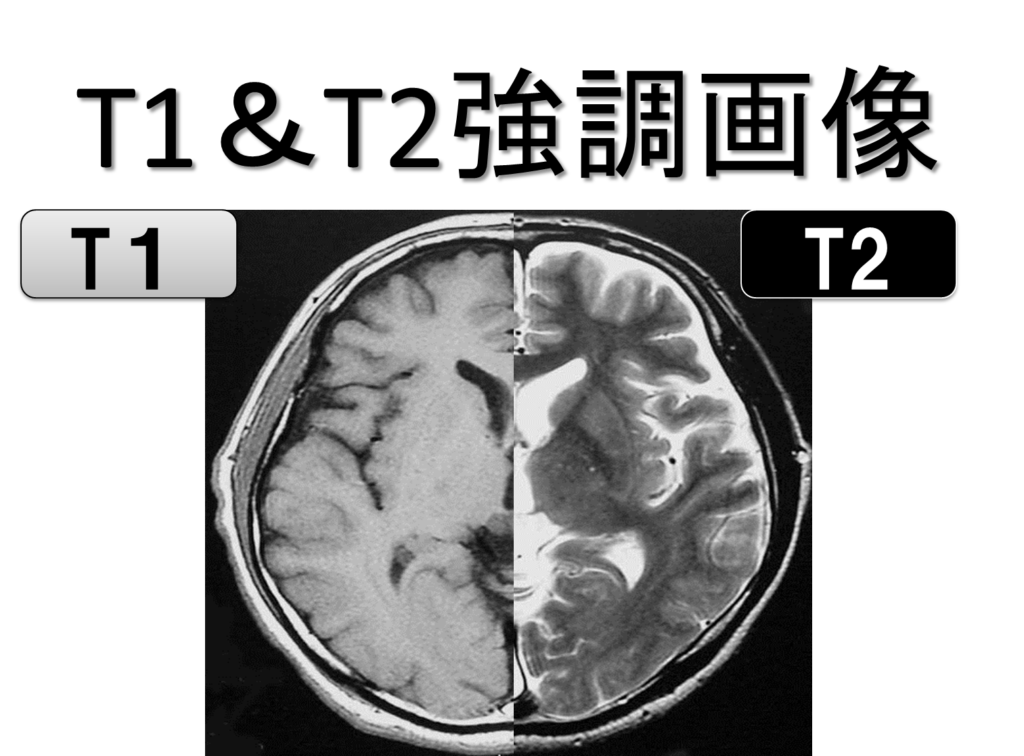
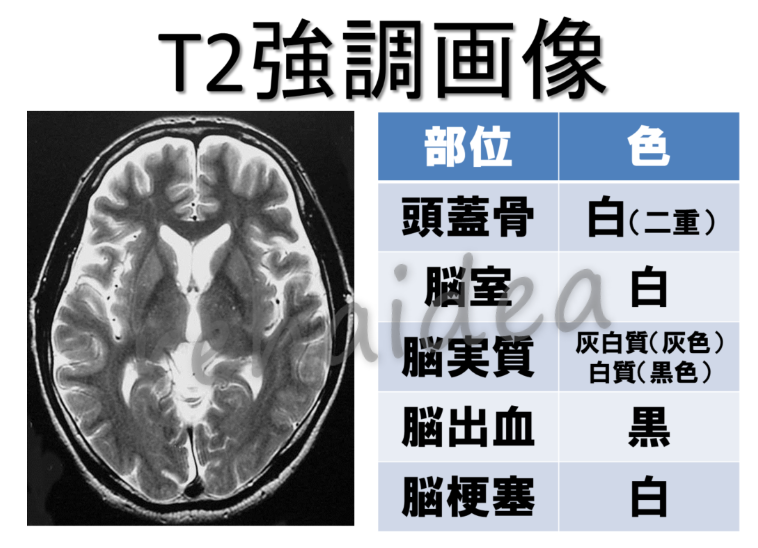
T2強調画像の特徴は、上の画像をみてもらってもわかるように、灰白質の部位が見やすいという特徴もあります。
基底核や視床などの灰白質の部位と、内包などの白質の部位がみやすいといった、脳実質内の病変の検出に優れているのが特徴になります。
このT2強調画像では、よく脳腫瘍の患者さんに用いることが多いです。
臨床上あまり見る機会が少ないT2強調画像ですが、実は臨床場面においても非常にみることが重要な場合があります。

それはまさに脳がはれたりする急性期においてです!
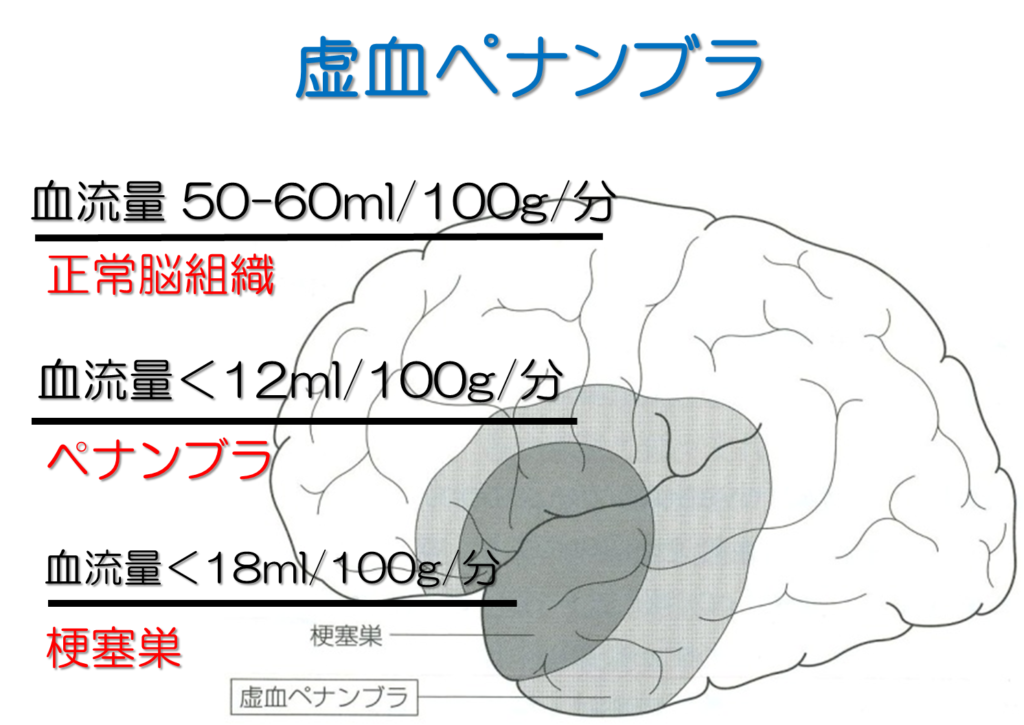
このT2強調画像の特徴である水分を白く映し出すのは、出血部位(血腫)周囲の浮腫の抽出がしやすいということにも繋がります。
浮腫の程度は、脳の虚血部位として知られているペナンブラの領域の把握にもつながるので、脳をどのように活性化させられるか(すなわち早期離床をする目的などの判断材料として)の目安として、用いることもオススメします。
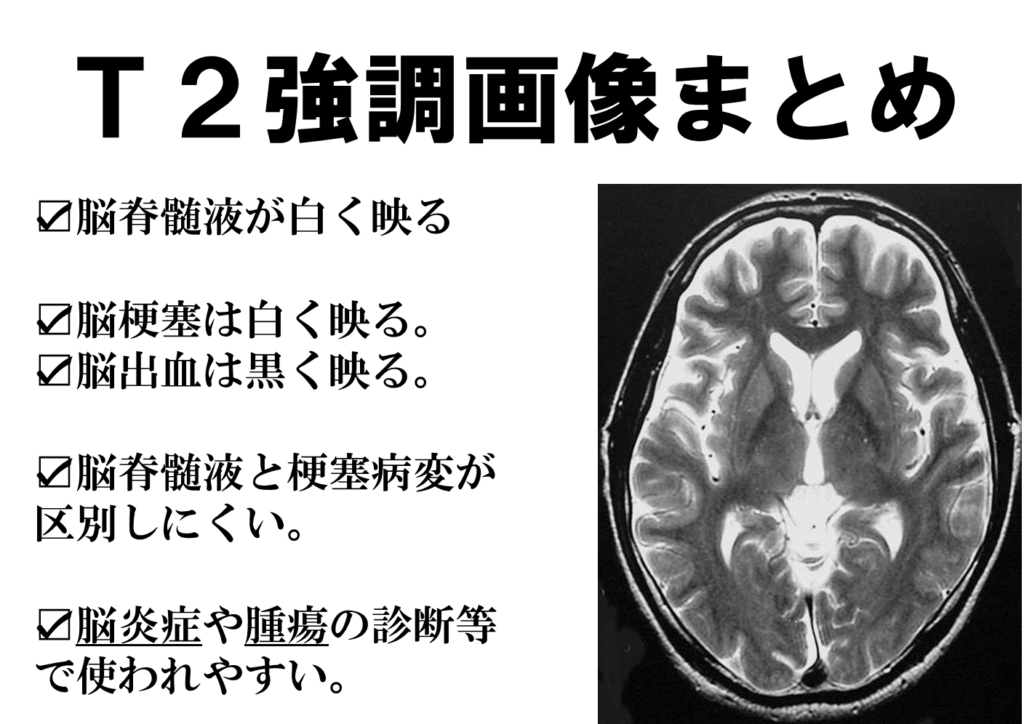
このように病変の抽出には優れているT2強調画像ですが、白すぎるがゆえ画像をみる上でのわかりにくい部分も存在します。
それは脳脊髄液と、脳梗塞病変が同じ高信号(白)となるため、脳表面上(周囲が脳脊髄液で満たされているため)の病巣や、脳表に接するように存在する病巣については、その境界部がわかりにくいということがあります。
T2にはT2スター(T2*)という画像もあり、脳出血で特に陳旧性脳出血の検出に鋭敏な検査方法があります。
出血部分は主に黒い低吸収域として抽出されますが、微小出血を検出することができるのが大きな特徴です。
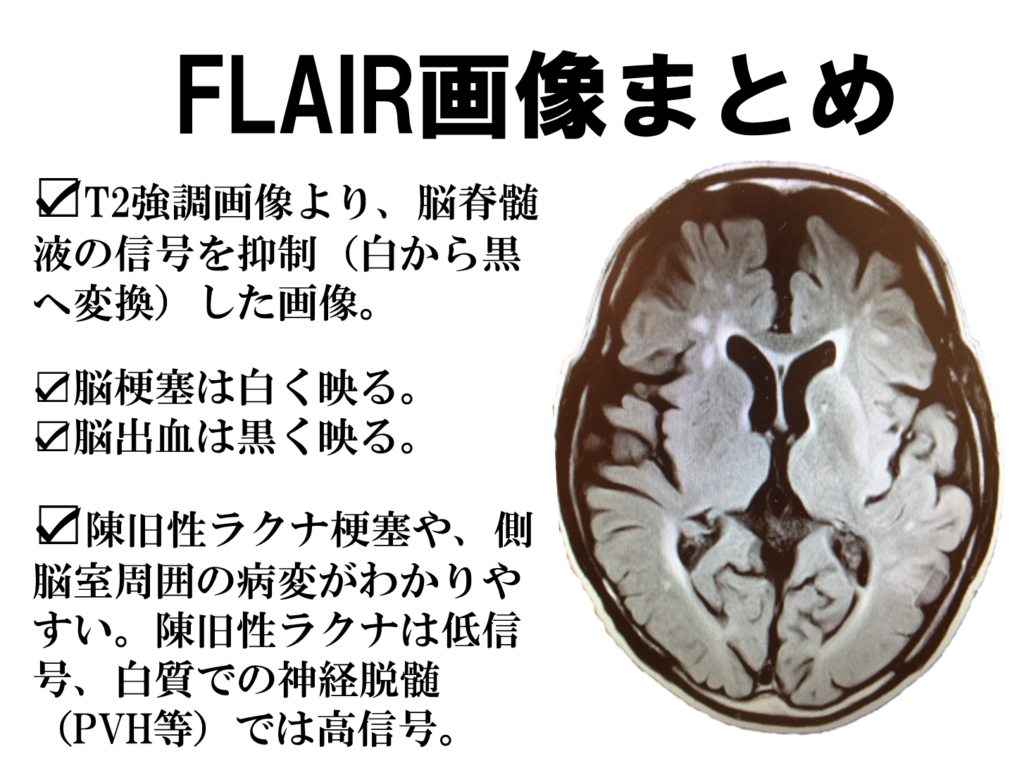
このT2強調画像のみにくい部分を改良した画像が次に示すFLAIR画像になります。

つまりMRIで困った際はFLAIR画像をみるのが一番良さそうだということです。
FLAIR(フレア)画像
先ほどのT2強調画像では脳脊髄液が白かったのを、より見やすくするために黒くしたのがこのFLAIR画像になります。
つまりT2強調画像と比べると、水の信号が白から黒に変わったということで、それ以外はT2強調画像と同じになります。
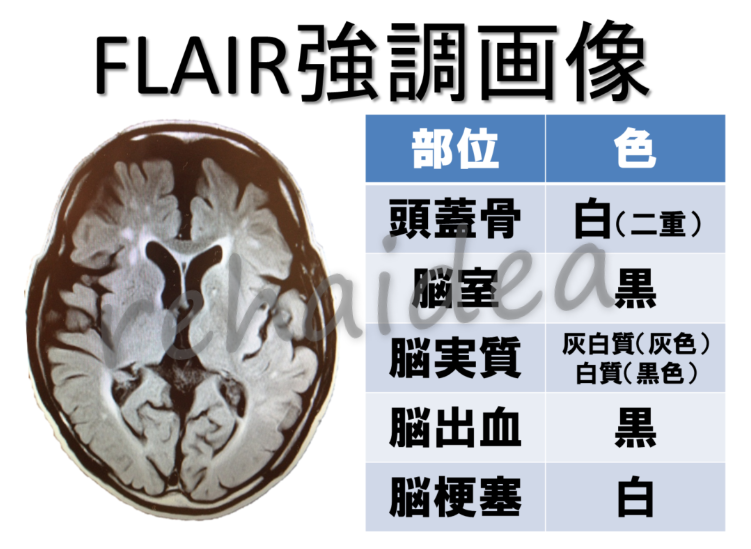
特徴としては、解剖学的構造が把握しやすく、T2では判断しにくかった脳表面における病変の検出に優れています。
白質の虚血性変化に鋭敏で、その部位は高信号(白色)になるため、側脳室周囲の神経の脱髄(神経線維の数が減った状態で、特に認知症の方の脳に特徴的)が判断できるとされています。
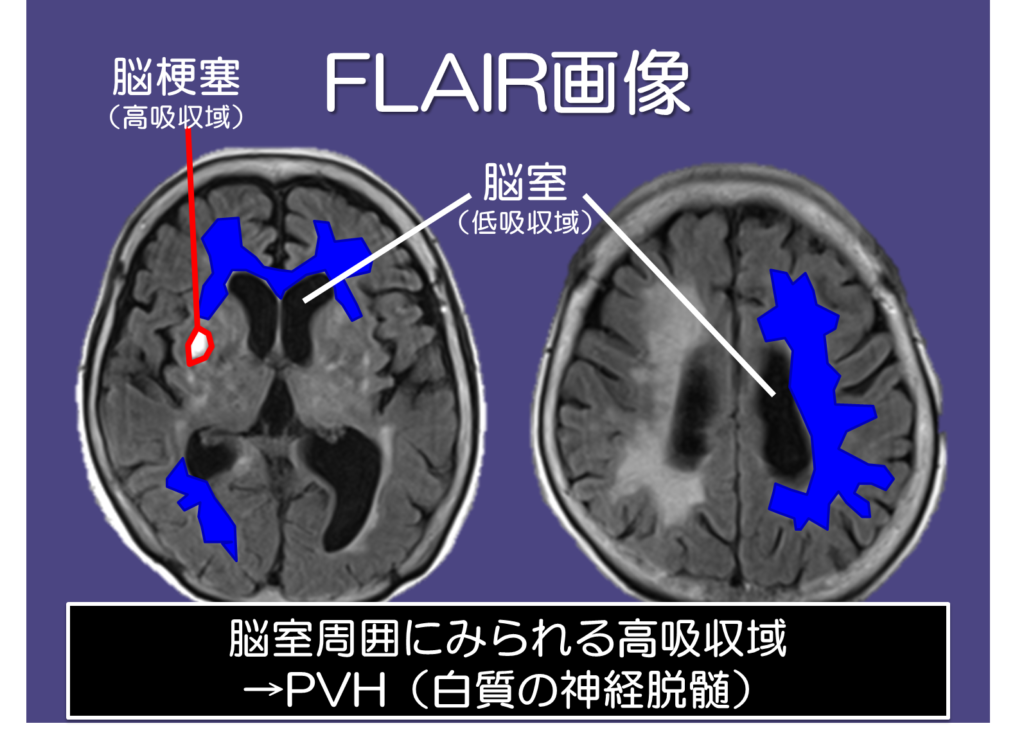
これら白質線維の神経脱髄は認知症や加齢、脳の微弱化を表す指標にもなるため、脳画像からその方の身体機能や予後を把握・理解することが重要になってきます。
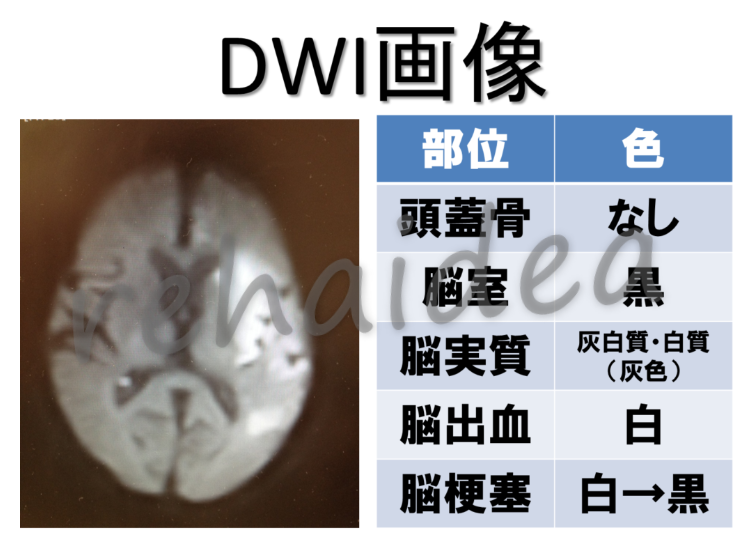
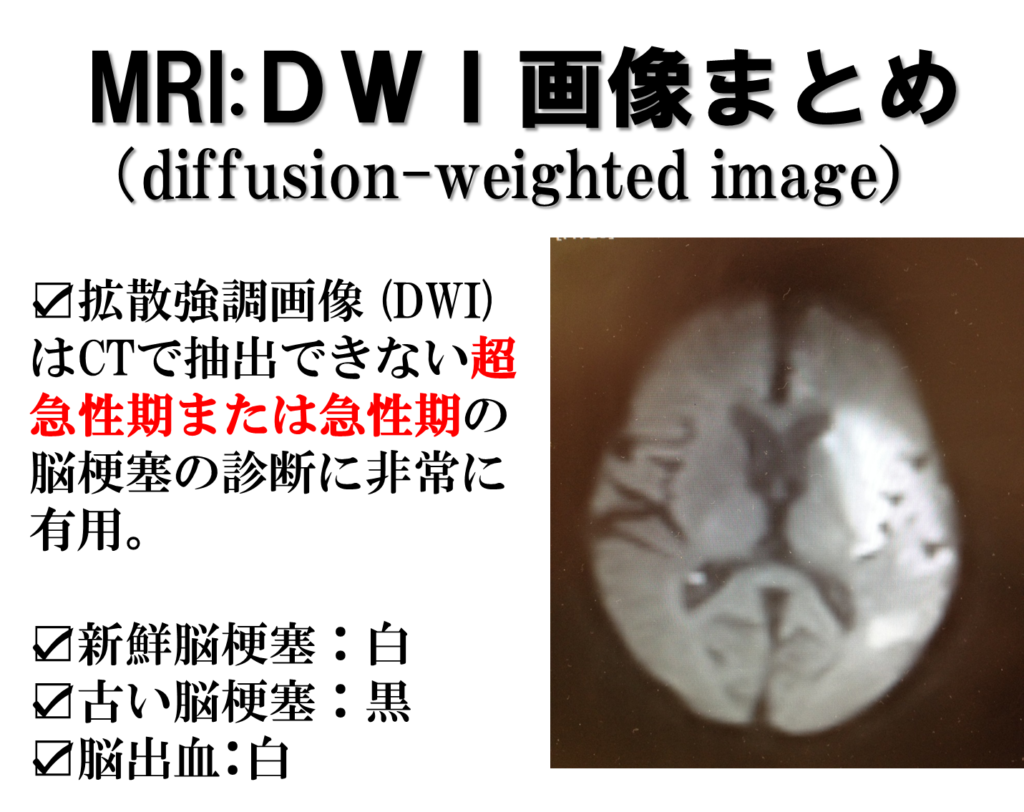
DWI(diffusion-weighted image)拡散強調画像
この画像の特徴は、もう見たらわかる通り頭蓋骨がない画像になります。
骨や硬膜はほとんど写らず、脳実質だけを捉え、他のMRI画像に比べると画像も荒くて、見えにくいです。
脳梗塞は、急性期病変では高信号で白色で、徐々に低信号の黒色へと変わるとされています。
つまり、発症初期は白く、慢性期に移行するにつれて黒くなっていくかたちとなります。
脳出血においては、急性期、血腫は等信号(灰色)となり、やがて出血部位の周辺には浮腫が生じやすく、その浮腫が高信号(白色)となるため、高信号と等信号が混在する画像になります。
この画像の特徴は、超急性期の脳画像診断としてよく用いられます。
脳梗塞発症初期の場合は、脳画像として最も障害部位を把握できるのが、このDWI(拡散強調画像)になるのです。
他の画像では脳梗塞発症初期なんかは画像にも表れていないので(例えばCTなんかではほとんど画像上からはわからない状態です)、障害部位の同定が中々難しいです。
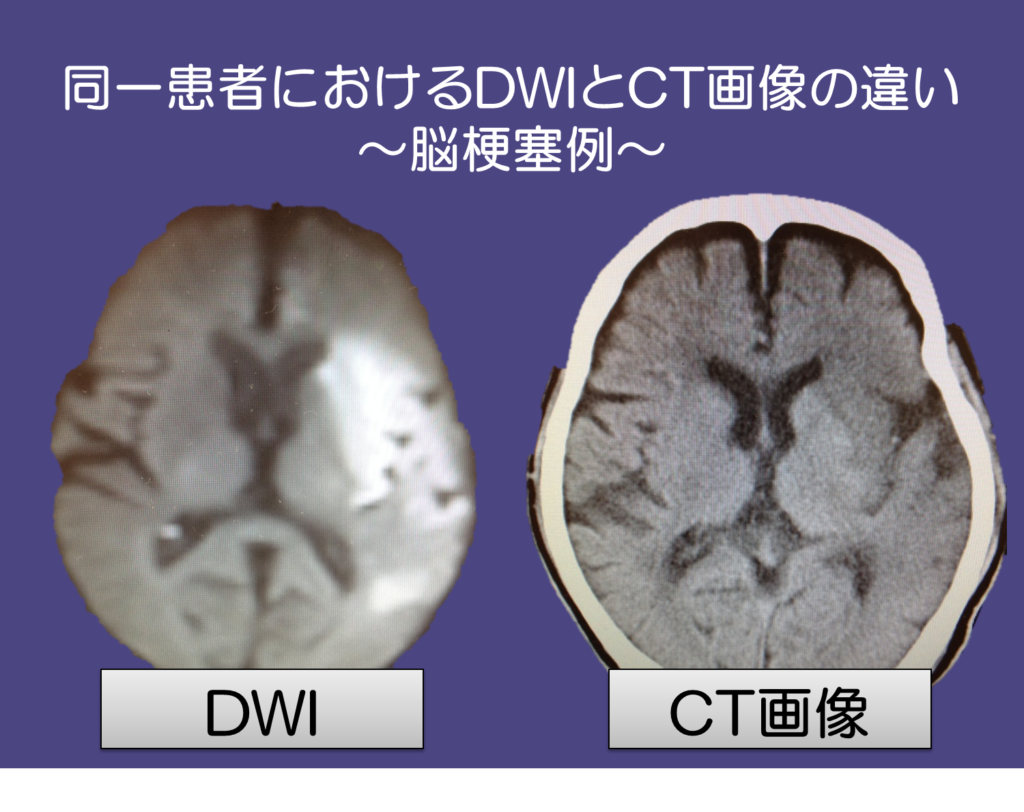
上の図は同一患者におけるDWIとCT画像での画像の見え方の違いです。
DWIをみると左脳に白く高吸収域である脳梗塞があるのがわかりますが、CT画像では左脳に梗塞巣があまり映っていません(細かくみると、early signの所見はみてとれますがここでは割愛します)。
early signについて気になる方はこちらをどうぞ!
 脳画像のCTはここをみろ!!CTの見方から脳出血と脳梗塞の違いまで徹底網羅!
脳画像のCTはここをみろ!!CTの見方から脳出血と脳梗塞の違いまで徹底網羅!
つまり、脳梗塞の発症初期に見る画像とし、このDWIをまずは確認することで、梗塞の程度などを把握するようにしていきましょう。
セラピストにおいては、診断を出すことはまずないので、そこまで詳しく知る必要はあまりないですが、頭の片隅にでも知識としてもっておくと良いでしょう。
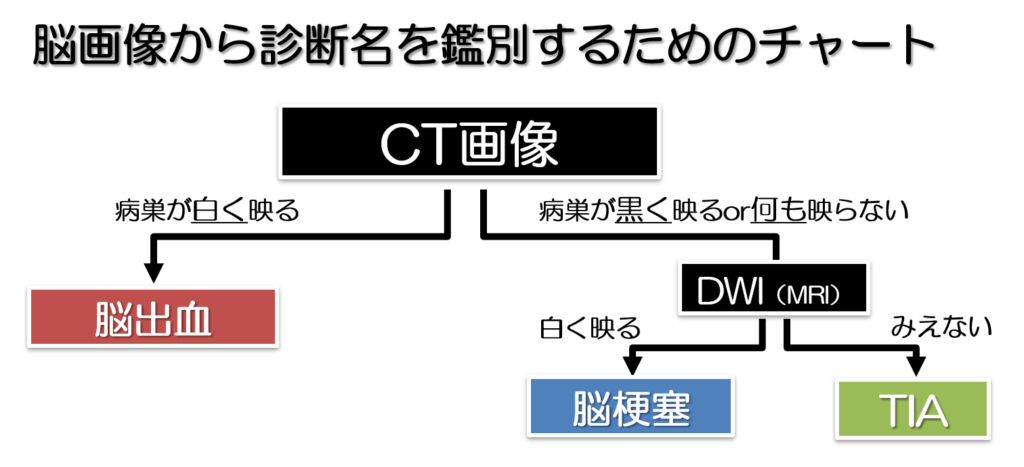
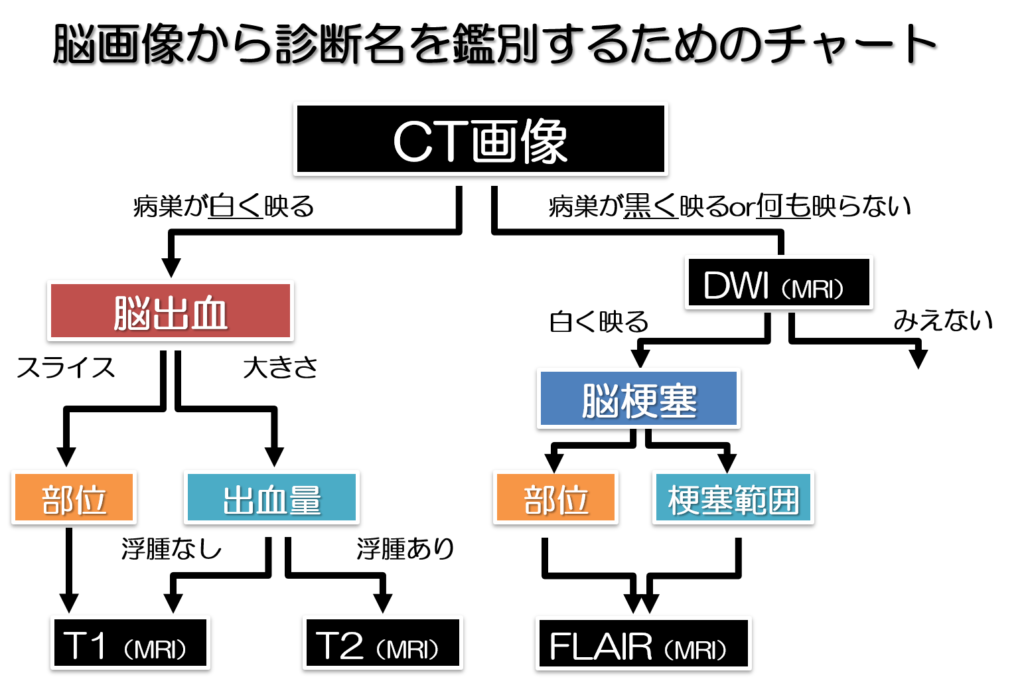
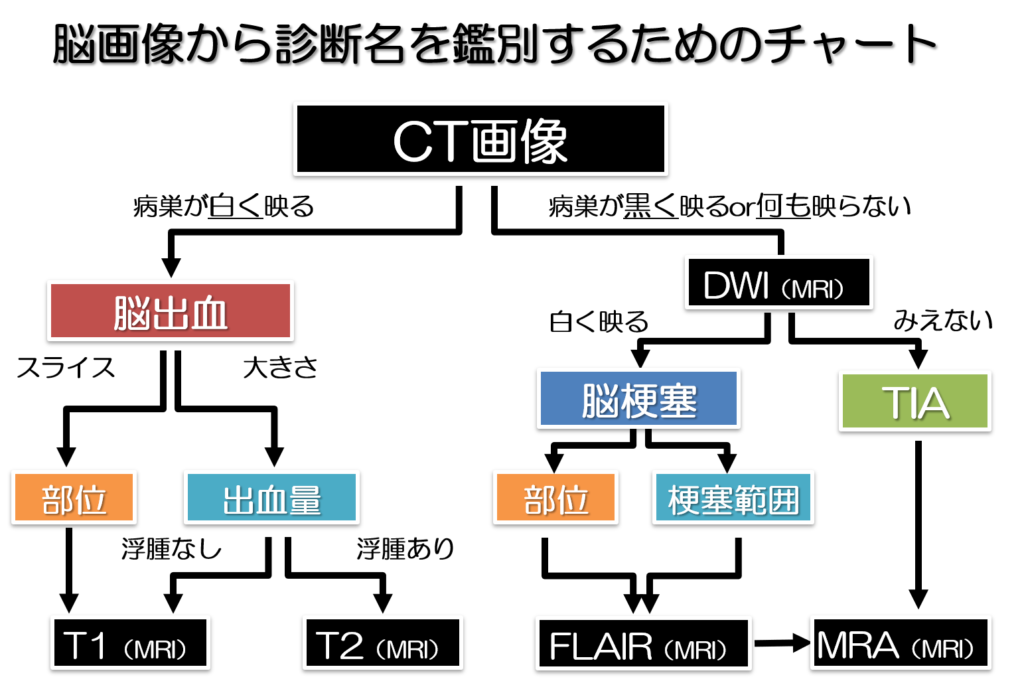
脳画像の見分け方の実際

ここからは実際に脳画像を見分けていく際に考えていることをチャート形式にしながらわかりやすくまとめていきたいと思います!

脳画像の種類がわかったからどうやってみていくかが大事な部分ですもんね!
脳卒中を担当した場合に脳画像の中でもまずCT画像から必ず確認します!
その際に病巣が白く映っていれば脳出血、病巣が黒くもしくは何も映っていない場合は脳梗塞を疑い次に、DWI(拡散強調画像)をみます。

DWIは頭蓋骨がない脳画像です。
白く映っていれば脳梗塞、黒く映っている部分は陳旧性(古い)脳梗塞、もしくは何も映っていない場合はTIAなどの一過性の脳虚血などを疑います。
診断名が確定したのち、脳出血の場合はCT画像を見た後に、さらに出血部位を細かくみるためにT1強調画像を、出血部位の周囲の浮腫などを確認するためにT2強調画像をみていきます。
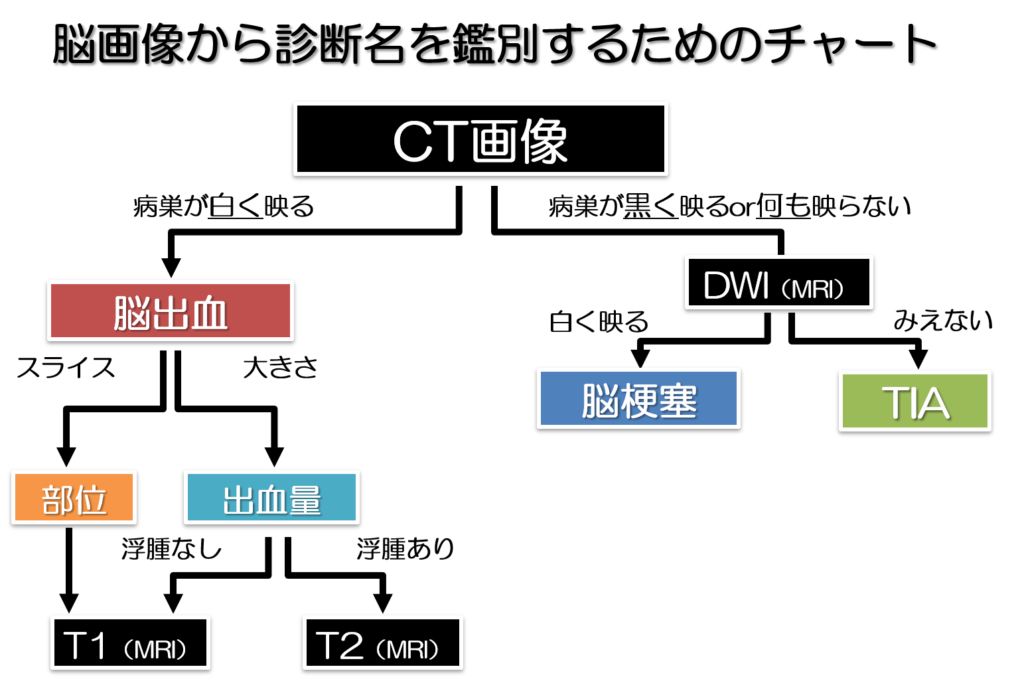
DWI画像にて脳梗塞を確認した後は、さらに細かい梗塞部位や範囲をみるためにFLAIR画像を確認していく
脳血管の状態を知るためや、再発リスクなどを確認するためにもMRAにて血管状態を把握する

こうやってチャートを踏んでみていけると脳画像をどうやってみていくかがより明確になりますね!

ただやみくもに脳画像をみるんじゃなくて、順を追って適切に脳画像をみつけられるようになったら良いね♪
脳画像のスライスレベル
実際に脳画像をみる上で必要なのは画像の種類と、スライスレベルです。
各スライスレベルや部位別の脳画像の見方は下記の別記事でまとめていますので、そちらからご参照下さい。
(*現在作成途中!完成次第随時更新していきます!)
- 頭頂レベルの脳画像の見方
・4野(一次運動野)
・3,1,2野(一次感覚野)
・5.7野(上頭頂小葉)
・6野(運動前野)
・6野(補足運動野)
・8野(前頭眼野) - 大脳基底核の見方
・尾状核
・レンズ核
・視床下核 - 皮質脊髄路の見方
- 皮質網様体脊髄路の見方
- 内包の見方
脳画像に関するまとめ

どう?脳画像について少しは苦手意識はなくなったかな?

はい。脳出血や脳梗塞などの疾患ごとにみるべき画像がしっかり理解できました。

これで明日からは、脳画像をみる時間がもっと短縮されるね。

まだ、そんなすぐには無理かもしれませんが…頑張ります!!
- 脳画像には大きく分けてCT・MRIの2種類がある
- 脳画像を用いるには疾患特性や発症時期を理解し、それに応じた脳画像の選択が必要
- 脳出血の診断には基本的にはCT画像が用いられる
- 脳梗塞の場合はDWI(拡散強調画像)でまずは梗塞部位を把握し、次にFLAIR画像などで詳細をみていく
脳画像についてそれぞれの特徴や、疾患ごとによりみるべき画像の特性をまとめてみました。
脳画像にはそれぞれ画像における特性があるため、まずは担当症例がどういった疾患なのか、そして発症からどの程度経過しているのかをカルテ情報から収集し、必要な脳画像をみることをおすすめします。

そうじゃないと、画像の種類が多すぎて、全部をチェックするにはけっこう時間がかかってしまうからね(できればすべてみれることが理想ですが)。
そのためにも、効率的にまずはこの脳画像からみてみようと目星をつけることが大事になってきます。
はじめは手探りで良いと思います。
よく、後輩から言われるのは、どうすれば脳画像をみれるようになりますか?と聞かれますが、脳画像をみれるようになるにはただひたすら数をこなすことしかありません。
そして、その数をこなすのも、ただやみくもに脳画像をボーと眺めていても時間が無駄なだけです。
脳画像をみるには、それをみるためのコツも非常に重要になってきますが、それには脳画像における正解をしることが最も近道になります。
脳画像をみるコツを学ぶにはまずは書籍から!
 【脳画像・本】苦手な人でもすぐわかる!脳画像の読影に役立つおすすめ書籍9選!
【脳画像・本】苦手な人でもすぐわかる!脳画像の読影に役立つおすすめ書籍9選!
まずは脳画像を見慣れることから始めてみましょう!!
脳画像&脳神経生理学を学ぶためのオススメオンラインセミナーはこちら!
 【リハビリ版】おすすめのオンラインセミナー&動画配信5選!
【リハビリ版】おすすめのオンラインセミナー&動画配信5選!
国家試験に臨む学生必見の画像をみるためのコツはこちら!!
 理学療法士・作業療法士の国家試験で絶対覚えておいてほしい脳画像をみるポイント!
理学療法士・作業療法士の国家試験で絶対覚えておいてほしい脳画像をみるポイント!
Twitterなどで最新記事などの通知もしていますので、もしよろしければフォローお願いいたします!
Twitterのフォローはこちらから→リハビリアイデア(@rehaidea)
それでは、また!!
参考書籍はこちら
リハアイデアが最も参考にしている脳画像に役立つ書籍はこちら
 リハアイデア
リハアイデア 





[…] 脳画像をみるための最初の一歩はこちらから! […]
[…] 脳画像をみるための最初の一歩はこちらから! […]
[…] 脳画像をみるための最初の一歩はこちらから! […]
[…] 脳画像をみるための最初の一歩はこちらから! […]