こんにちはリハビリアイデア(@rehaidea)です。
臨床場面において、治療方法やアプローチが重要なのはさることながら、それ以上に大事なことはと問われると皆さんは何を思い浮かべますか?
私なら、真っ先にでてくるのが「評価」になります。
学生時代なら評価、評価ともう耳にタコができるぐらい、うるさく言われたのではないでしょうか?
しかし、ひとたび臨床にでると、その評価の重要性より、何とか患者さんを良くしたいという思いから治療手技やアプローチに走るセラピストが多くはないだろうか?
 リハアイデア
リハアイデア
確かに、治療手技やアプローチが重要なのは言うまでもありませんが、それ以上に何故そのアプローチを選択したのか?
今自分はどういった問題点に対して、介入を行っているのかということをより明確にする必要があります。
そして、実はそれを明確にするために必要なのが評価であり、評価がなければ適切な治療も選択することができません。
いわば、治療と評価はまさに表裏一体のようなものなのです。
その脳卒中の評価において、最もポピュラーでかつセラピストなら誰しもがみる「運動麻痺の評価」について、評価方法を調べてみました。
運動麻痺の評価ではブルンストローム・ステージが印象が強いようにも感じますが、実はそれだけでは運動麻痺の評価は不十分になります。
今回は、ブルンストローム・ステージをより詳細に評価できるツールとして用いる上田式片麻痺機能テスト(12段階片麻痺機能法)について、その臨床的意義も含めてまとめていきたいと思います。
目次
運動麻痺の評価に用いる上田式片麻痺機能テストとは?
前回は脳卒中片麻痺の運動麻痺における評価について、ブルンストローム・ステージについてお伝えしました。
前回のブルンストローム・ステージに関する記事はこちら!
 ブルンストローム・ステージの評価方法や意義とは?臨床的視点から捉えた運動麻痺の正しい評価の仕方!!
ブルンストローム・ステージの評価方法や意義とは?臨床的視点から捉えた運動麻痺の正しい評価の仕方!!
すると、後輩セラピストからこんな質問を受けました。
 サトシ
サトシ
それもそのはずです。
 リハアイデア
リハアイデア
 サトシ
サトシ
 リハアイデア
リハアイデア
 サトシ
サトシ
日本においては、ブルンストローム・ステージよりも、実はこちらの評価方法の方が馴染みがあるのではないだろうか?
 リハアイデア
リハアイデア
では、その評価方法とは何かということですが、日本の東大医学博士である上田敏氏らにより考案された、上田式片麻痺機能テストというものになります。
この上田式片麻痺機能テストは、ブルンストローム・ステージでは評価が曖昧とされていた「個々の検査間の評価の曖昧さ」や「上・下肢でのテストの一貫性がない」といった課題点に関しても、より詳細に評価することが可能な評価方法になります。
では、この上田式片麻痺機能テストとは、どういった評価内容になるのでしょうか?
ブルンストローム・ステージにおける評価の実際
さっそく、評価の説明に・・・いきたいところなのですが、その前に何故ブルンストローム・ステージでは評価が不十分となってしまうのか?といった点をお伝えしたいと思います。
運動麻痺の評価として頻繁に用いられるブルンストローム・ステージですが、実はその評価方法単独では、脳卒中における運動機能をみるうえで評価が不十分となってしまいます。
 サトシ
サトシ
日本では症例報告の際などでも、一般的に脳卒中による運動麻痺の評価指標としてこのブルンストローム・ステージが用いられますが、海外ではほとんど用いることがないという話も聞きます。
実際に、脳卒中ガイドラインにおいても、ブルンストローム・ステージを主題とした検証はなく、その他の評価バッテリー内での併用で用いられていることが多いようです。
脳卒中ガイドライン2017版の情報はこちら!
 脳卒中ガイドラインに新情報!2017年度追補版とは?
脳卒中ガイドラインに新情報!2017年度追補版とは?
 リハアイデア
リハアイデア
そこで、運動麻痺に対してより詳細に評価する方法がないかということで考案されたのが、ブルンストローム・ステージの6段階をさらに細かく12段階に分け、より運動麻痺という現象を客観的に捉える方法としてできたのが上田式片麻痺機能テスト(12段階片麻痺機能法)という評価方法になります。
では、何故ブルンストローム・ステージの評価では不十分でダメなのか?
それには、評価というもの自体の重要性を考える必要があります。
 リハアイデア
リハアイデア
 サトシ
サトシ
なんか、評価が大事、評価は治療の一部みたいな話をよく聞くけど、それって本当に意味があるんですか?っていうのが率直な感想です。
あの当時は、先輩によく何故その評価をするのとかで、レポート書いてきなさいって怒られたな…(学生感覚の延長でした)
 リハアイデア
リハアイデア
まずは、リハビリ全般における評価の意味、をまずは知らないといけません。
リハビリテーションの分野において評価の意義とは?
リハビリテーション評価において重要な点としては、
1) 障害の本態の正しい理解に立脚し,2)評価者の主観の入る余地が少なく再現性の高いもので,3)障害の変化の過程を正しく反映し,かつ,4)正確さを損わない範囲でできる限り細かい変化をとらえることができる,などの特性,すなわち妥当性(validity)と信頼性(reliability)と判別性(sensitivity)において十分高いものが必要とされる。
引用:上田敏:総合リハビリテーション1977
とされています。
 サトシ
サトシ
 リハアイデア
リハアイデア
- 障害を正しく理解すること
- 評価者の勝手な判断ではなく、誰がやっても同じような結果を出すこと
- 障害の変化を定期的にしっかり追えること
- 検査方法の選択が正しく、誰がみても納得し、正確に判断できること
といったことが、リハビリテーション評価においては重要になってきます。
 サトシ
サトシ
ブルンストローム・ステージの評価で考えてみると
そう考えると、ブルンストローム・ステージの評価方法では、
- 麻痺の種類においては中枢性と末梢性でその形態が異なるが、ブルンストローム・ステージでは片麻痺の特徴である中枢性麻痺特有の評価方法であるという点
- 症状の回復段階に応じて、でてくる現象が異なるためそれに応じた評価方法であるという点
といった、2点においては、前述したリハビリテーション評価における①の障害理解、③の変化を追う、という点で妥当性があるのかと思います。
しかし、②と④に関しては、少々異なる点があるのではないだろうか?
実際に、上田氏は論文中でこのようにも述べております。
- Brunnstromテストを分析すると、上下肢のそれぞれにつき10数個のテスト項目(サブテスト)から成ることになるが、個々のサブテストの可、不可の基準が従来必ずしも明確ではなく、各々のテスト者の判断に委ねることが多かった(たとえばステージⅤのサブテスト「肘伸展での肩外転」について、肘が少しでも屈曲していれば不可となるか、肩外転が90°できず80°程度にとどまる場合に可とするか不可とするか、など)。
- 各サブテストの成績を総合的に判定してステージⅠからⅥまでの6段階(間隔をとれば5段階)に分類するわけであるが、その総合判定の基準が明確でなく、テスト者によって一定していない(たとえばステージⅣ、Ⅴを決定するためのサブテストは各3個あるが、そのうち1個ができればそのステージとしてよいのかどうか、またステージⅣのサブテストが2個しかできないのにステージⅤのサブテストが1個できたような場合にステージⅤとしてよいのか、など)。
- ステージⅥの規定である「運動の協調ほぼ正常」(上肢)を具体的には何で判定するのか(Brunnstromテストにはスピードテストが含まれているが,それとステージとの関係は明確でなく、参考的なものにとどまっていた)。
- 上肢のテストは多数例についての検討の結果としてかなり帰納的に作られたとみられ、改訂もなされているのに対し、下肢については説明も簡単で十分な検討があったようにみえない。さらに重要なことには、下肢のステージ分けの原理が上肢とは異なっており、ステージⅥは協調性による規定ではなく、ステージⅣ、Ⅴのサブテスト数も各2個と上肢より少ない。すなわち、上肢と下肢のテストの間に一貫性がない。
- 上記②、④の点とも関連するが、サブテストの難易順に疑問がある。たとえば上肢ステージⅣのサブテストのうち「肘屈曲位前腕回内外」は回内動作が特に難しく、ステージⅤのサブテストである「肘伸展位肩外転」の方がしばしばより容易におこなわれる。その点でサブテストの難易度について基本的な再検討が必要である(下肢については一層そうである)。
- 回復が長期にわたり、そのテンポがゆるやかである片麻痺を僅か5段階(幅にして)で評価するのでは臨床上不便であり、かつ実際には10数個のサブテストを検査しているので、より細かい規定が可能なのではないか。たとえば、ステージⅢは範囲が非常に広く、同じⅢといってもその初期(肘のわずかな屈曲が可能な程度)と完成期(屈筋、伸筋の両共同運動パターンが共に十分に可能)とでは機能上もきわめて大きな差があり、ADLの能力にも大きな差を生ずる。また実際に、ある患者がステージⅢに入ってからその完成期に到達するまではかなりの時間を要するのが通例である。ステージⅣ、Ⅴについても同様のことが言いうる。この点、実際の場では便宜的に「ステージⅢの初期」、「ステージⅣの中期」などの表現が行われており、結果的にほぼ10数段階に及ぶ細分化された評価が行われている。これは徒手筋力テストにおける2-、3+などの+、-の付加記号による細分化と似ており、ある程度必要に追られての自然発生的なものである。しかし、筋力テストについては+、-の意味をかなり厳密に規定しうるのにくらべ、Brunnstromテストの場合は、それらの細分化の基準が明確でないため、それでなくても不明確なステージ分けにさらにあいまいさを持ち込む結果になっている。引用:上田敏:総合リハビリテーション1977
ただ、だからと言って、ブルンストローム・ステージが運動麻痺の評価に対して、意味をなさない・妥当ではない、というわけではありません。
例えば、Danielsらの徒手筋力テスト法(MMT-test)を考えると、各々の筋についてきわめて詳細にテスト肢位、テスト手技、判定基準を定めているのに比べて、ブルンストローム・ステージでは、実施上の詳細な規定が欠けていたことは、否定できないためと考えられています。
それほど、運動麻痺という病態が多種多様で、症例において様々な現象として現れる分、評価することが難しいため、それを詳細に知ることが我々セラピストにとっては重要になってきます。
そういった意味でも、ブルンストローム・ステージをさらに詳細に、かつ誰がみてもその評価方法で状態が把握できるものが必要になるということになります。
そのような経緯から、上田式片麻痺機能テストが現在ではよく用いられるようになったとされています。
 サトシ
サトシ
 リハアイデア
リハアイデア
 サトシ
サトシ
上田式片麻痺機能テストってどんな評価方法
では、具体的に上田式片麻痺機能テストではどういったことを評価するのか、その方法や注意点、各テストにおける判定基準についてまとめていきましょう。
上肢機能評価
テストNo.1:ブルンストロームステージⅠ、Ⅱ(BRSとの対応)
テスト:連合反応(大胸筋)
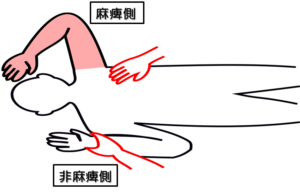
姿勢:臥位
出発肢位:患側の手先を耳に近い位置に置く(屈筋共同運動パターンの形)。
テスト動作:非麻痺側の肘を曲げた位置から、徒手抵抗に抗して肘を伸ばさせる。そのとき、麻痺側の大胸筋に収縮が起こるかどうかを触知する。
判定:収縮がなければステージⅠ、収縮があればステージⅡ-1と判断
テストNo.2:ブルンストロームステージⅡ(BRSとの対応)
テスト:随意収縮(大胸筋)
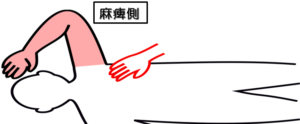
姿勢:臥位
出発肢位:ステージⅠのテストと同じ
テスト動作:「麻痺側の手を反対側の腰に向かって伸ばしなさい」と指示し、大胸筋の収縮を触知する。
判定:収縮があればステージⅡ-2と判断
テストNo.3:ブルンストロームステージⅢ(BRSとの対応)
テスト:共同運動(随意運動)
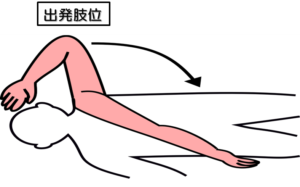
姿勢:臥位
出発肢位:ステージⅠのテストと同じ
テスト動作:ステージⅡのテストと同じ動作で手先がどこまで動くかをみる(伸筋共同運動)。
テストNo.4:ブルンストロームステージⅢ(BRSとの対応)
テスト:共同運動(随意運動)
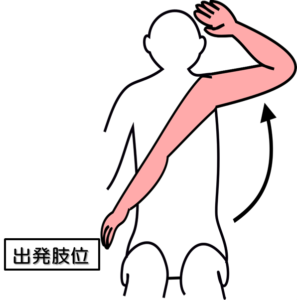
姿勢:座位
出発肢位:手先が非麻痺側の腰のところにくるように置く(肘最大伸展位、前腕回内位にする)。
テスト動作:「麻痺側の手を耳まで持っていく」ように指示し、手先がどこまであがるかをみる(屈筋共同運動パターン)。
判定:2つの検査で動作が可能(十分か不十分)か不可能かを判断。
伸展共同運動では、臍下まで伸ばせていれば十分、乳頭下までなら不十分、乳頭上なら不可。
屈筋共同運動では、乳頭上まで曲げられれば十分、臍上までなら不十分、臍下なら不可。
テストNo.5:ブルンストロームステージⅣ(BRSとの対応)
テスト:肩関節内旋運動
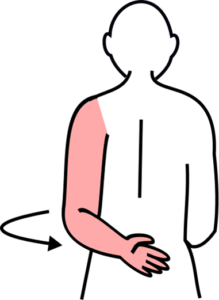
姿勢:座位
テスト動作:麻痺側上肢を背中の後ろへ回す。手が背中の中心線の近くの脊柱から、5cm以内に達するかどうかをみる。
注意点:1動作で行うこと。体幹を大きく動かさないこと。
判定:脊柱より5cm以内で十分、体側まで不十分、不可能
テストNo.6:ブルンストロームステージⅣ(BRSとの対応)
テスト:肩関節屈曲運動
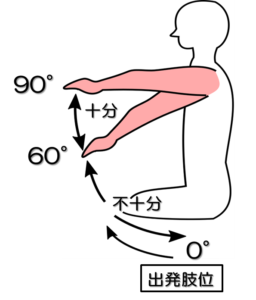
姿勢:座位
テスト動作:麻痺側上肢を前方水平位にあげる。
注意点:肘は20°以上は曲がらない、肩関節での水平内外転は±10°以内に保つ。
判定:60°以上で十分、5°~55°で不十分、不可能
テストNo.7:ブルンストロームステージⅣ(BRSとの対応)
テスト:前腕回内運動
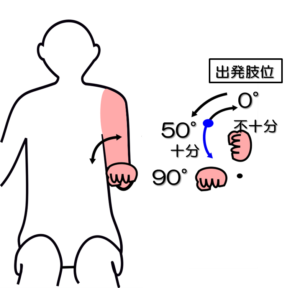
姿勢:座位
テスト動作:肘を曲げ前腕の回内(掌を下に向けること)を行う。
注意点:肘を体側にぴったりとつけ、離さないこと(つかない場合は失格)。肘屈曲は90±10°の範囲に保つ。
判定:回内50°以上で十分、それ以外は不十分
ステージⅣの判定:3つのテストを実施する。そのうちいくつ実施可能かでⅣ-1かⅣ-2かを評価する。
テストNo.8:ブルンストロームステージⅤ(BRSとの対応)
テスト:肩関節水平外転運動
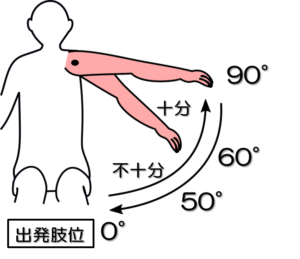
姿勢:座位
テスト動作:肘伸展位のままで腕を横水平に開く。
注意点:上肢は真横から20°以上前方に出ないようにし、肘は20°以上屈曲しないように気をつける。
判定:60°以上で十分、5~55°で不十分、不可能
テストNo.9:ブルンストロームステージⅤ(BRSとの対応)
テスト:肩関節屈曲運動

姿勢:座位
テスト動作:肩関節最大屈曲をする
注意点:肘関節は屈曲20°以下、上肢は外転30°以内の範囲で行う。
判定:130°以上で十分、それ以外不十分
テストNo.10:ブルンストロームステージⅤ(BRSとの対応)
テスト:前腕回外運動
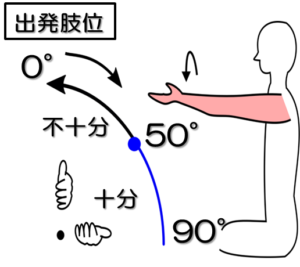
姿勢:座位
テスト動作:肘伸展位での前腕回外運動。
注意点:肘関節は屈曲20°以内、肩関節は60°以上前方挙上位で行う。
判定:50°以上で十分、それ以外不十分
ステージⅤの判定:3つのテストを実施する。そのうちいくつ実施可能かでⅤ-1、Ⅴ-2、Ⅴ-3と細かい評価をします。
テストNo.11:ブルンストロームステージⅥ(BRSとの対応)
テスト:肩関節挙上運動スピードテスト
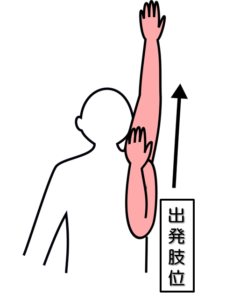
姿勢:座位
テスト動作:麻痺側の手先を肩につけて真上に挙げる運動を10回繰り返す。
非麻痺側も同様の運動して所要時間を計測する。
注意点:肘関節は屈曲20°以内、肩関節は130°以上挙上位で行う。
判定:麻痺側の所要時間が非麻痺側の1.5倍以内であれば十分、それ以外は不十分
テストNo.12(予備テスト):ブルンストロームステージⅥ(BRSとの対応)
テスト:肩関節水平外転スピードテスト
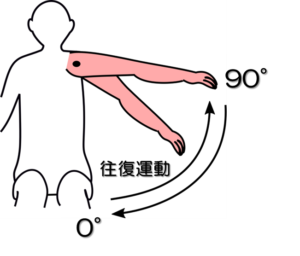
姿勢:座位
テスト動作:麻痺側上肢を肩肘伸展位のままで腕を横水平に開く運動を10回繰り返す。
非麻痺側も同様の運動して所要時間を計測する。
注意点:肘関節は屈曲20°以内、肩関節は130°以上挙上位で行う。
判定:麻痺側の所要時間が非麻痺側の1.5倍以内であれば十分、それ以外は不十分
ステージⅥの判定:2つある検査のうち、どちらか一つでも出来ればstage Ⅵとする。
下肢機能評価
テストNo.1:ブルンストロームステージⅠ、Ⅱ(BRSとの対応)
テスト:レイミステの連合反応(内転)
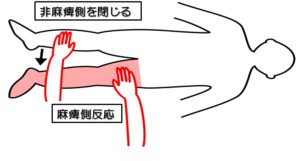
姿勢:臥位
テスト動作:非麻痺側下肢の徒手抵抗に対して内転させる。その際の麻痺側下肢の内転の動き、または内転筋群の収縮を触知する。
判定:収縮がなければstage Ⅰ、収縮があればstage Ⅱ以上と判断。
テストNo.2:ブルンストロームステージⅡ(BRSとの対応)
テスト:随意収縮(内転筋群)
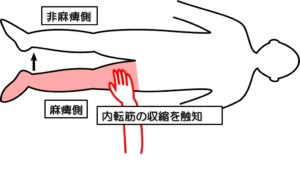
姿勢:臥位
テスト動作:随意的に麻痺側下肢を内転させ、麻痺側内転筋群の収縮を触知する。
判定:収縮があればステージⅡ-2と判断
テストNo.3:ブルンストロームステージⅢ(BRSとの対応)
テスト:伸筋共同運動(随意運動)
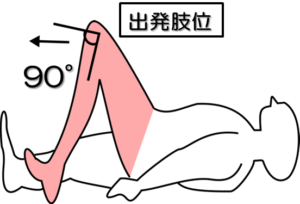
姿勢:臥位
出発肢位:膝関節90°屈曲位、内外旋や内外転の規定はあまりなし。
テスト動作:麻痺側下肢の伸展指示に対する随意的な動きの有無、膝関節伸展角度をみる。
テストNo.4:ブルンストロームステージⅢ(BRSとの対応)
テスト:屈曲共同運動(随意運動)
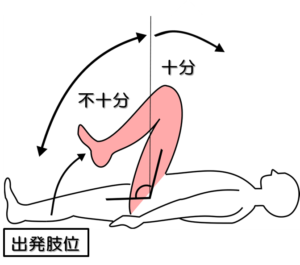
姿勢:臥位
出発肢位:膝関節伸展位(0~20°)。
テスト動作:麻痺側下肢の屈曲指示に対する随意的な動きの有無、股関節屈曲角度をみる。
ステージⅢの判定:2つの検査で動作が可能(十分か不十分)か不可能かを判断。
伸展共同運動では、20°以内で十分、90~25°であれば不十分、不可能。
屈筋共同運動では、90°以上で十分、5°~85°で不十分、不可能。
テストNo.5:ブルンストロームステージⅣ(BRSとの対応)
テスト:股関節屈曲(下肢伸展挙上:SLR)
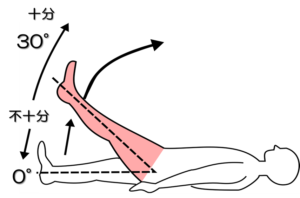
姿勢:臥位
テスト動作:膝伸展位での股関節挙上にて股関節屈曲角度をみる。
注意点:膝関節は20°以内屈曲しないこと。
判定:30°以上で十分、5~25°で不十分、不可能
テストNo.6:ブルンストロームステージⅣ(BRSとの対応)
テスト:膝関節屈曲運動
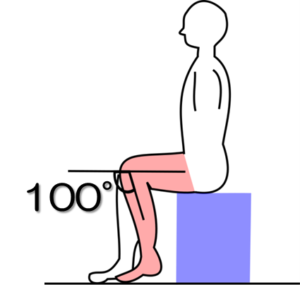
姿勢:座位
出発肢位:膝関節90°屈曲位の座位
テスト動作:足底をすべらせ膝関節を100°以上に屈曲させる。
注意点:股関節は屈曲60~90°で保ち、足は床から離さない。
判定:可能、不可能
テストNo.7:ブルンストロームステージⅣ(BRSとの対応)
テスト:足関節背屈運動
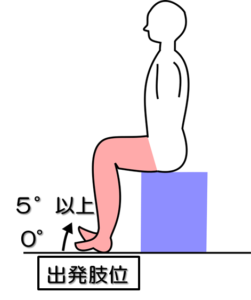
姿勢:座位
テスト動作:踵を床につけたまま足関節の背屈運動を行う。
判定:5°以上の背屈で可能、不可能
ステージⅣの判定:3つのテストを実施する。そのうちいくつ実施可能かでⅣ-1かⅣ-2かを評価する。
テストNo.8:ブルンストロームステージⅤ(BRSとの対応)
テスト:足関節背屈運動(臥位)

姿勢:臥位
テスト動作:股・膝関節伸展位での足関節背屈運動を行う。
判定:背屈5°以上で十分、可能だが底屈域内で不十分、不可能
テストNo.9:ブルンストロームステージⅤ(BRSとの対応)
テスト:座位での足関節背屈運動

姿勢:座位
テスト動作:麻痺側下肢の膝伸展位での足関節背屈運動を行う。
注意点:股関節は60~90°の屈曲位で膝関節は20°以上曲がらないようにして行う。
判定:背屈5°以上で十分、可能だが底屈域内で不十分、不可能
テストNo.10:ブルンストロームステージⅤ(BRSとの対応)
テスト:股関節内旋運動
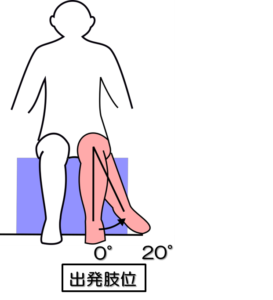
姿勢:座位
テスト動作:膝関節屈曲位で中間位からの股関節内旋動作の角度を測定。
注意点:股関節60~90°屈曲位で大腿部を水平にし、股関節90±10°を保って行う。
判定:20°以上で十分、5~15°で不十分、不可能
ステージⅤの判定:3つのテストを実施する。そのうちいくつ実施可能かでⅤ-1、Ⅴ-2、Ⅴ-3と細かい評価をします。
テストNo.11:ブルンストロームステージⅥ(BRSとの対応)
テスト:股関節内旋スピードテスト
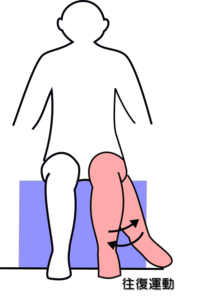
姿勢:座位
テスト動作:膝関節屈曲位で中間位からの股関節内旋運動を10回繰り返す。
非麻痺側も同様の運動して所要時間を計測する。
注意点:股関節内旋が20°以上できること。
判定:麻痺側の所要時間が非麻痺側の1.5倍以内であれば十分、それ以外は不十分
下肢機能評価予備テスト
拘縮のためテストNo.5~11のテストが施行不可能な場合、次の予備テストを用いても良い(その際はどのテストを実施したかを明確にする)。
テスト予備1.2:テストNo.5.6.7が不能の場合
予備テスト1:股関節外転テスト
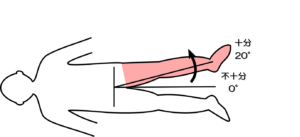
姿勢:臥位
テスト動作:膝伸展位での麻痺側下肢の外転運動を行う。
注意点:踵を床から離さず、膝関節が20°以上屈曲しないこと。
判定:20°以上で十分、5~15°で不十分、不可能
予備テスト2:膝関節伸展テスト
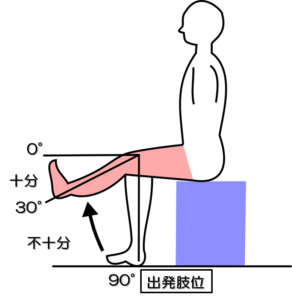
姿勢:座位
出発肢位:座位で膝関節屈曲90°、股関節60~90°屈曲位を保つ
テスト動作:膝伸展運動を行い、その角度をみる。
判定:50~0°で十分、90~35°で不十分、不可能
予備テスト3:足関節背屈テスト
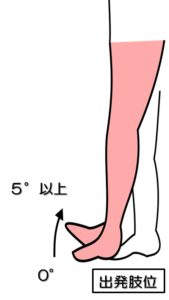
姿勢:立位
テスト動作:股・膝関節伸展位のままで足関節の背屈運動を行う。
注意点:股・膝関節が20°以上屈曲しない(足の長径程度まで前に出しても良い)
判定:背屈5°以上で十分、可能だが底屈域内可能で不十分、不可能
予備テスト4:膝関節屈曲テスト

姿勢:立位
テスト動作:麻痺側下肢の膝関節屈曲運動を行う。
注意転:股関節は20°以上屈曲しないこと、体幹前傾による股関節屈曲にも注意する。
判定:45°以上で十分、5~40°で不十分、不可能
上・下肢テストの総合判定
| 総合判定 (グレード) |
テストNo. | 判 定 | 参考 (ステージ) |
|---|---|---|---|
| 0 | 1(連合反応) | 不十分(2,3,4も不十分) | Ⅰ |
| 1 | 1(連合反応) | 十分 | Ⅱ-1 |
| 2 | 1、2(随意収縮) | 十分 | Ⅱ-2 |
| 3 | 3,4(共同運動) | 一方不可能・他方不十分 | Ⅲ-1 |
| 4 | 両方ともに不十分または 一方不可能・他方十分 |
Ⅲ-2 | |
| 5 | 一方十分・他方不十分 | Ⅲ-3 | |
| 6 | 両方ともに十分 | Ⅲ-4 | |
| 7 | 5,6,7 (ステージⅣのテスト) |
1つが十分 | Ⅳ-1 |
| 8 | 2つ以上が十分 | Ⅳ-2 | |
| 9 | 8,9,10 (ステージⅤのテスト) |
1つが十分 | Ⅴ-1 |
| 10 | 2つが十分 | Ⅴ-2 | |
| 11 | 3つが十分 | Ⅴ-3 | |
| 12 | 11 (スピードテスト) |
ステージⅤのテストが3つとも十分で、かつスピードテストが十分 | Ⅵ |
手指機能評価
テストNo.1:集団屈曲
出発肢位:前腕中間位、手指伸展位(可能な限り)、手関節は中間位(背屈位1/4以下までを含む)~掌屈位の範囲
注意点:中間位がとりにくい場合は、テスト者が軽く支えても良い。非麻痺側ROMを基準(4/4)とする。指末節の最終位置により判定する。全指が揃わない場合は平均して判定する。
判定:
0:出発肢位がとれない、または不能(出発肢位はとれる)
1:ROMの1/4未満
2:ROMの1/4~3/4
3:ROMの3/4以上
テストNo.2:集団伸展

出発肢位:前腕中間位、手指屈曲位(可能な限り)、手関節は中間位(背屈位1/4以下までを含む)~掌屈位の範囲
注意点:中間位がとりにくい場合は、テスト者が軽く支えても良い。非麻痺側ROMを基準(4/4)とする。全指が揃わない場合は平均して判定する。
判定:
0:出発肢位がとれない、または不能(出発肢位はとれる)
1:ROMの1/4未満
2:ROMの1/4~3/4
3:ROMの3/4以上
テストNo.3:手関節背屈

出発肢位:前腕中間位、手指屈曲位。
注意点:手指屈曲は3/4以上あればよく、肘を机の上につき、手部は机の面から少し浮かして行う。テスト施行中の手関節撓尺屈はROMの1/4以内であればよい。
判定:ROMの3/4以上で十分、ROMの3/4未満で不十分
テストNo.4:4指屈曲位での示指伸展

出発肢位:前腕中間位、全指屈曲位(ROMの3/4以上)、手関節は中間位~掌屈位の範囲。
注意点:母指・Ⅲ~Ⅴ指の屈曲は3/4以上自力で保っていることが条件。途中で3/4以下になる場合はならない範囲で判定する。母指は屈曲していれば、その位置は問わない。
判定:ROMの3/4以上で十分、ROMの3/4未満で不十分
テストNo.5:MP伸展でのIP屈曲(背屈位)
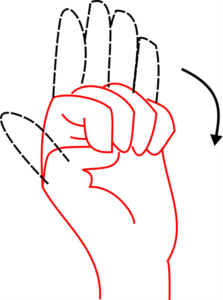
出発肢位:前腕中間位、手関節は背屈(ROMの1/4以上)、MP伸展(ROMの3/4以上)。
注意点:母指の位置は自由とし、判定には含めない。背屈は全ROMの1/4以上を動作中保っておくことが条件。全指が揃わない場合は平均して判定する。
判定:ROMの3/4以上で十分、ROMの3/4未満で不十分
テストNo.6:4指屈曲位での示指伸展(背屈位)

出発肢位:前腕中間位、全指屈曲位(ROMの3/4以上)、手関節は背屈(ROMの1/4以上)。
注意点:母指は屈曲していればその位置は問わない。手関節背屈は全ROMの1/4以上を保持することが条件。母指・Ⅲ~Ⅴ指の屈曲は3/4以上自力で保っていることが条件。途中で3/4以下になる場合はならない範囲で判定する。
判定:ROMの3/4以上で十分、ROMの3/4未満で不十分
テストNo.7:4指屈曲位での小指伸展(背屈位)
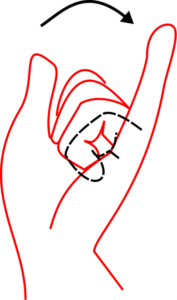
発肢位:前腕中間位、全指屈曲位(ROMの3/4以上)、手関節は背屈(ROMの1/4以上)。
注意点:母指は屈曲していればその位置は問わない。手関節背屈は全ROMの1/4以上を保持することが条件。Ⅰ~Ⅳ指の屈曲は3/4以上自力で保っていることが条件。途中で3/4以下になる場合はならない範囲で判定する。
判定:ROMの3/4以上で十分、ROMの3/4未満で不十分
テストNo.8:スピードテスト
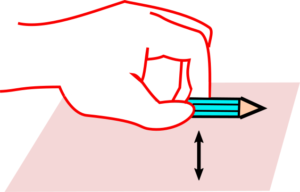
テスト動作:鉛筆を机の上からⅠ、Ⅱ指の指腹つまみで5回(2~3cm程度)つまみあげて離す。5回で判定にしにくい場合は、10回行わせて計測する(ストップウォッチで秒単位に小数点1ケタまで測定)。
注意点:Ⅲ~Ⅴ指は3/4以上屈曲位に保つことを条件。
判定:麻痺側/非麻痺側の比が1.0以内で、かつ麻痺側の所要時間が8秒以内であれば十分、それ以外は不十分
テストNo.9:連合反応テスト
テスト動作:非麻痺側に握力計を持たせ、最大限握らせた時に、麻痺指の屈曲が起こるかどうかをみる。
注意点:麻痺側上肢の位置は自由(膝の上、体側など)。
判定:ありかなしで判断
手指機能テストの総合判定
| 総合判定 (グレード) |
テストNo. | 判 定 | ||
|---|---|---|---|---|
| 0 | 9(連合反応) | 不十分 | 全テスト不能 | |
| 1 | 十分 | 連合反応のみ「あり」 | ||
| 2 | 1(集団屈曲) | 0 | 不能 | グレード2:テスト1、2のいずれか。またはともに1/4未満 |
| 3 | 1 | ROM1/4未満 | グレード3:テスト1、2の一方が1/4~3/4で、他方は不能~1/4未満 | |
| 4 | 2 | ROM1/4~3/4 | グレード4:テスト1、2がともに1/4~3/4、または一方が3/4以上で他方が不能~1/4未満 | |
| 3 | ROM3/4以上 | |||
| 2(集団伸展) | 0 | 不能 | ||
| 5 | 1 | ROM1/4未満 | グレード5:テスト1、2の一方が3/4以上で、他方は1/4~3/4 | |
| 6 | 2 | ROM1/4~3/4 | グレード6:テスト1、2がともに3/4以上 | |
| 3 | ROM3/4以上 | |||
| 7 | 3 | 十分 | 不十分 | 1)グレード6にまで達していない場合は、グレード7以上に判定してはならない。
2)No.3~7のサブテストについて2つ連続して十分になった”番号の大きいテスト”によりグレードを決定する。ただし、グレード7はグレード6に達していればテスト3のみ十分でもよい。 |
| 8 | 4 | 十分 | 不十分 | |
| 9 | 5 | 十分 | 不十分 | |
| 10 | 6 | 十分 | 不十分 | |
| 11 | 7 | 十分 | 不十分 | |
| 12 | 8 (スピードテスト) |
十分 | 不十分 | テスト3~7が全て十分の場合のみ実施。 |
上田式片麻痺機能テストのまとめ
- 評価項目(テストの数)が11項目とより詳細になった。
- それぞれの判定基準がより明確になった。
- ブルンストローム・ステージにおけるステージⅠ~Ⅲのテスト項目がより明確になった。
- ブルンストローム・ステージにおけるステージⅥのテスト項目がスピードテストになり、協調性の評価に一貫性ができた。
- ステージ毎の評価判定の幅を、さらに細分化して状態把握をしやすくした。
- 客観的指標における信頼度がより高くなった。
みてわかるように、この上田式片麻痺機能テストによる運動麻痺の評価は、11個のテスト項目があることからもブルンストローム・ステージに比べかなり詳細に判断できるツールになります。
そして、運動麻痺を捉える点において、評価による判定基準がより明確になったことで、それを評価する評価者の見る目が重要になります。
 サトシ
サトシ
 リハアイデア
リハアイデア
 サトシ
サトシ
客観的指標で運動麻痺を評価するのは、他者に患者さんの運動麻痺の程度を伝えるには非常に役立ちます。
それだけではなく、経過を追う際にどの程度の回復がみられるのか、どういった機能が良くなっているのかといった点をより詳しくみることができます。
実は、この細かな評価をしっかり見極めていくこと、そしてそのデータをしっかり収集していくことが、運動麻痺のような多種多様な症状を呈す問題点に対しての予後予測や、治療のバリエーションの向上につながるのではないかと思います。
 サトシ
サトシ
明日からの評価を見直していきます。
ただ、忘れてほしくないのが、その評価一つでも、全てを網羅するには難しいということは理解しておいてください。
沢山の評価の中から、どういったことを見つけられるか、どういったことを臨床の中で考えるかは、セラピスト自身が日々向き合うべき課題となります。
 リハアイデア
リハアイデア
運動麻痺の治療に関するポイントはこちら!
 運動麻痺回復のステージ理論とは?運動麻痺回復の脳内メカニズムを徹底解説!
運動麻痺回復のステージ理論とは?運動麻痺回復の脳内メカニズムを徹底解説!
 リハアイデア
リハアイデア 





